201901
News > Newsletter Archiv
Inhalt Newsletter Januar 2019
In der Effizienzforschung Care4stroke übten Patienten nach einem Schlaganfall (Schlaganfall-) Übungen mit einem Partner. Das Paar führt außerhalb des körperlichen und ergotherapeutischen Programms intensiv mit. Die Ergebnisse sind günstig, aber anders als erwartet.
Auteur: Riëtte Duynstee
aus https://mediator.zonmw.nl/mediator-32/partner-als-co-therapeut-na-beroerte/
Es ist ein Akronym, das für "Betreuer-vermittelte Übungen mit E-Health-Unterstützung (durch ein App) für die frühzeitige Entlastung nach Schlaganfall" steht. Die Untersuchung untersucht die Wirksamkeit einer frühzeitigen Beteiligung des Partners und/oder Verwandten des Schlaganfallpatienten in den ersten acht Wochen nach Entlassung aus dem Krankenhaus, Rehabilitationszentrum oder Pflegeheim.
Zusammenfassung
CARE4STROKE führt zu deutlich mehr Übungszeit für den Patienten, ohne das Belastungsgefühl des Partners (Betreuer) deutlich zu erhöhen. Außerdem ist das gemeinsame Üben sicher und machbar. Darüber hinaus erfahren sowohl Patienten als auch Partner mehr eigene Verantwortung und profitieren von einer besseren Kontrolle über ihre neue Situation.
Die Erfahrungswerte verbessern sich bei Patienten, und die Depressionen der pflegenden Partner sind nach der Intervention geringer. Obwohl die Klinik/Praxis Dauer und die Kosten zwischen beiden Gruppen nicht signifikant zurückging, zeigt diese Proof-of-Concept-Studie einen positiven Trend zur selbst gemeldeten Mobilität bei der Entlassung und der erweiterten ADL nach der Entlassung.
Ein Funktionsabfall scheint das auf Dauer verhindern zu können. Um diese Effekte und etwaige Effizienzgewinne endgültig nachweisen zu können, wurde eine größere Phase-III-Studie (oder IV) legitimiert.
Die Hirnforschung nutzt verschiedene wissenschaftliche Methoden. Hier stellen wir Ihnen zentrale Arbeitstechniken vor.
Zum Beispiel das Neuroimaging.
Autor: Dr. Jens Foell
Wissenschaftliche Betreuung: Prof. Dr. Stefan R. Schweinberger
aus: https://www.dasgehirn.info/grundlagen/methoden/bildgebende-verfahren
Das Wichtigste in Kürze
Bildgebende Verfahren (oder Neuroimaging) umfassen unter anderem MRT, welches die Hirnstruktur untersucht, sowie fMRT und PET, welche die Gehirnaktivität aufzeichnen.
Diese Verfahren haben bereits zu wertvollen Erkenntnissen über neuropsychologische Mechanismen und psychische Störungen geführt.
Beim PET wird ein radioaktives Kontrastmittel gegeben, welches in die aktiven Bereiche des Gehirns transportiert wird. So ergibt sich eine Art Karte des Gehirns, in der dessen Aktivität dargestellt wird.
Auch beim fMRT wird die Gehirnaktivität untersucht, hier mit starken Magnetfeldern. Das fMRT ist derzeit die am weitesten verbreitete Neuroimaging-Methode und liefert Erkenntnisse über normale und abnormale neuronale Mechanismen.
Die aus der Medizin bekannten MRT-Bilder hingegen untersuchen nicht Funktion, sondern Struktur. In der neuropsychologischen Forschung werden zum Beispiel die Größen verschiedener Hirnregionen verglichen, was zu neuen Befunden im Zusammenhang mit psychischen Störungen führen kann.
Intro
Bildgebende Verfahren – oft auch Neuroimaging genannt – ermöglichen uns Einblicke in die inneren Strukturen oder Vorgänge des Gehirns, ohne tatsächlich in den Schädel eindringen zu müssen. In der Medizin werden sie bereits seit Längerem für die Diagnostik eingesetzt. Während der vergangenen zwei Jahrzehnte haben sie sich zudem als wertvolle Instrumente der Neuropsychologie erwiesen. Die am häufigsten verwandten Verfahren sind die Magnetresonanztomografie (MRT), die davon abgeleitete funktionelle Magnetresonanztomografie (fMRT) und die Positronen-Emissions-Tomografie (PET).
Funktionsweise
Die verschiedenen bildgebenden Verfahren nutzen unterschiedliche physikalische Methoden: Bei der PET wird ein schwach radioaktives Kontrastmittel verabreicht, welches bei Zerfall zwei Photonen in genau entgegengesetzte Richtungen aussendet. Ein Ring von Detektoren fängt diese Photonen auf und kann dadurch exakt feststellen, wo im Gehirn der Zerfall stattgefunden hat. Da das Kontrastmittel über das Blut vor allem dorthin transportiert wird, wo ein erhöhter Stoffwechsel stattfindet – wo also besonders viel Sauerstoff benötigt wird – , erhält man bei dieser Messung eine Karte der Aktivität des Gehirns.
Im Gegensatz zur PET liefert die MRT nicht ein Bild der Gehirnaktivität, sondern seiner Struktur. Das MRT-Gerät erzeugt hierfür ein starkes Magnetfeld, nach welchem sich Atomkerne im Kopf ausrichten. Ändert sich dieses Feld, so ändert sich auch die Ausrichtung der Kerne – und zwar je nachdem, um welche Gewebeart es sich handelt, unterschiedlich schnell oder langsam. Je stärker der Magnet, umso detailreicher werden einzelne Strukturen sichtbar umso mehr steigt aber auch die Gefahr von Messartefakten, also fehlerhaften Darstellungen.
Eine fMRT nutzt dasselbe Gerät, doch es zeigt nicht die Struktur, sondern die Aktivität. Dies funktioniert dank unterschiedlicher magnetischer Eigenschaften sauerstoffreichen und sauerstoffarmen Blutes. Mit Hilfe des Magneten kann man daher zielgenau feststellen, wo im Gehirn mehr oder weniger Sauerstoff verbraucht wird. Ähnlich wie PET zeigt fMRT damit eine Karte der aktuell aktiven Regionen des Gehirns. Daher das „f“ vor der MRT – es zeigen sich die Funktionen des Gehirns, denn in der Regel lösen die Probanden während der Untersuchung in der fMRT bestimmte kognitive Aufgaben.
Einsatzgebiete
Gemeinsam haben diese bildgebenden Verfahren, dass ohne jede Gefährdung des Patienten oder Studienteilnehmers sehr genau festgestellt werden kann, wie genau bestimmte Hirnareale geformt sind oder wo im Gehirn eine Funktion stattfindet. Dieses Wissen kann helfen, die grundlegenden Mechanismen des Gehirns zu verstehen oder neue Therapiemethoden für körperliche oder psychische Störungen zu finden.
Zum Beispiel sind Phantomschmerzen nach der Amputation eines Körperteils bereits seit frühgeschichtlicher Zeit bekannt. Allerdings war es bis vor kurzem unmöglich, Phantomgliedmaßen nachzuweisen oder die zugrundeliegenden Mechanismen zu verstehen. Vergleicht man jedoch Amputationspatienten mit und ohne Phantomglied in einer fMRT-Studie, kann man die Empfindung sichtbar machen: Die Aktivität, die zum Beispiel bei der Wahrnehmung einer Phantomhand im Gehirn entsteht – genauer: im so genannten somatosensorischen Cortex –, sieht der Wahrnehmung einer echten Hand sehr ähnlich. Für das Gehirn ist die amputierte Hand in diesem Fall quasi noch vorhanden. Bildgebende Verfahren konnten diese Empfindung also erstmals objektiv nachweisen. Das hat den Grundstein für mehrere neue Therapiemethoden gelegt.
Das MRT wird in der Neuropsychologie zudem verwendet, um Unterschiede in der Gehirnstruktur mit Unterschieden in der Persönlichkeit in Verbindung zu bringen. Zum Beispiel wurde gezeigt, dass Taxifahrer in London einen vergrößerten posterioren Hippocampus besitzen – eine Region, die für räumliche Orientierung und Gedächtnis zuständig ist. Noch wichtiger: Der Hippocampus ist bei Patienten mit Posttraumatischer Belastungsstörung verkleinert – eine Erkenntnis, die ebenfalls wichtige Auswirkungen auf zukünftige Behandlungsmethoden haben könnte.
Eine fMRT eignet sich hervorragend dazu, unterschiedliche Mechanismen im Gehirn zu erkunden. Ein Beispiel: Bei der so genannten cutaneous rabbit-Illusion nehmen Probanden eine Berührung wahr, die tatsächlich gar nicht stattfindet. In der fMRT konnte gezeigt werden, dass diese scheinbare Berührung im Gehirn verarbeitet wird – das Gehirn bildet in diesem Fall also nicht die Realität ab, sondern die illusionäre Wahrnehmung. Auch für eine wachsende Zahl anderer Wahrnehmungstäuschungen konnte eine konkrete neuronale Grundlage ermittelt werden – das hilft uns, auch andere Prozesse im Gehirn zu verstehen.
Historie
Die magnetischen Eigenschaften von sauerstoffhaltigem Blut entdeckten Wissenschaftler bereits 1936. Die MRT erfand dann 1971 Paul C. Lauterbur, und kurz darauf entwickelte Peter Mansfield Algorithmen, um die Signale in Schichten aufzuzeichnen und schnell in Bildinformation zu konvertieren. Lauterbur und Mansfield erhielten für ihre Arbeiten an der MRT 2003 gemeinsam den Nobelpreis für Physiologie oder Medizin.
Ebenfalls Anfang der 1950er Jahre entdeckten zwei Ärzte am Massachusetts General Hospital einen Hirntumor mit Hilfe einer positronenbasierten Bildgebungsmethode. Die Erfindung der PET, wie wir sie heute kennen, wurde erst 1975 publiziert – von den amerikanischen Physikern Michel Ter-Pogossian und Michael E. Phelps.
Vor– und Nachteile
Eine PET-Untersuchung ist vergleichsweise teuer und bringt eine gewisse Strahlenbelastung mit sich, weswegen im Forschungsalltag der Neurowissenschaft häufiger das fMRT verwendet wird. Probleme beider Verfahren sind, dass sie neuronale Aktivierungen nur indirekt über die damit korrelierenden Stoffwechselprozesse messen und dabei weit langsamer arbeiten als das Gehirn, das sie untersuchen. Neuronale Prozesse spielen sich im Millisekundenbereich ab, aber das fMRT braucht mehrere Sekunden für jede einzelne Aufnahme des Gehirns, aus denen dann ein gesammeltes Bild entsteht. Schnellere Methoden, neuronale Aktivität zu messen, sind die aus der Medizin bekannte Elektroenzephalographie (EEG) und die verwandte Magnetenzephalographie (MEG); ein Nachteil dieser zeitlich sehr gut auflösenden Verfahren ist aber eine schlechtere räumliche Lokalisation der Prozesse im Gehirn.
Kombinationsmöglichkeiten
Es gibt auch die Möglichkeit einer simultanen EEG-fMRT-Messung: Im selben Versuch werden neuronale Vorgänge sowohl zeitlich als auch räumlich genau erfasst. Da jedoch beide Instrumente die Messung des anderen beeinflussen können, und da jedes weitere Messinstrument den Probanden weiter einengt, wird diese Kombination nur für Fragestellungen eingesetzt, für die sie besonders wertvoll ist – etwa die Untersuchung bestimmter Formen der Epilepsie, bei denen für die Behandlung wichtig ist, sowohl den genauen Ort als auch den genauen zeitliche Verlauf der Anfälle zu kennen.
Aussicht
Bildgebende Verfahren befinden sich in einer ständigen Weiterentwicklung: Die MRT-Bilder von heute sind kaum mehr vergleichbar mit denen von vor 15 oder 20 Jahren. Abgesehen von dem technischen Fortschritt, der auch in anderen Bereichen stattfindet, tun sich auch bislang unbekannte neue Anwendungsgebiete auf: In einer Resting-State-fMRT-Studie zum Beispiel werden Muster in der Hirnaktivität untersucht, während sich das Gehirn sozusagen im Ruhezustand befindet – so können Mechanismen hinter manchen chronischen Störungen verstanden werden. Auch in der Zukunft werden die bildgebenden Verfahren helfen zu verstehen, wie aus einem Zusammenspiel unterschiedlicher Nervenzellen unsere Gedanken und Gefühle entstehen.
zum Weiterlesen:
- Diers M, et al: Mirrored, imagined and executed movements differentially activate sensorimotor cortex in amputees with and without phantom limb pain. Pain. 2010 May; 149(2):296 – 304. (Abstract)
- Maguire EA, et al: Navigation-related structural change in the hippocampi of taxi drivers. Proc Natl Acad Sci U S A. 2000 Apr 11;97(8):4398 – 403. (Abstract)
- Bremner JD, et al. MRI-based measurement of hippocampal volume in patients with combat-related posttraumatic stress disorder. Am J Psychiatry. 1995 Jul;152(7):973 – 81. (Abstract)
- Blankenburg F, et al. The cutaneous rabbit illusion affects human primary sensory cortex somatotopically. PLoS Biol. 2006 Mar;4(3):e69. Epub 2006 Feb 28. (Volltext)
- Ward, Jamie: The Student´s Guide to Cognitive Neuroscience (3rd edition). Hove, Sussex: Psychology Press (2015).
Physiotherapie und Einfluss der körperlichen Aktivität auf den Verlauf der MS.
Autor: Nanco van der Maas, CAS MS-Therapeut, Sportphysiotherapeut
Vorstandsmitglied Fachgruppe Physiotherapie bei MS
Institut für Physiotherapieforschung, Biel.
Physiotherapie: Beeinflussung der körperlichen Aktivität durch
- Motorische Lernprozesse, Veränderung des Bewegungsverhaltens
- Plastizität des Gehirns
- Trainingseffekte (bzw. Effekte durch höhere körperliche Belastung) Beeinflussung der körperlichen Aktivität
aus: https://www.researchgate.net/publication/315833906_Physiotherapie_und_Einfluss_der_korperlichen_Aktivitat_auf_denVerlauf_der_MS
Eingeschränktes Gehvermögen und Spastik – zwei häufige Symptome bei Multipler Sklerose
von MS-Register
aus https://www.dmsg.de/multiple-sklerose-news/ms-forschung/eingeschraenktes-gehvermoegen-und-spastik-zwei-haeufige-symptome-bei-multipler-sklerose/
Exakt die Hälfte der befragten MS-Erkrankten in Deutschland gaben zum Zeitpunkt der letzten Meldung für das MS-Register der Deutschen Multiple Sklerose Gesellschaft, Bundesverband e.V. an, unter einem eingeschränkten Gehvermögen zu leiden, 32,3 Prozent der MS-Erkrankten waren von Spastik betroffen.
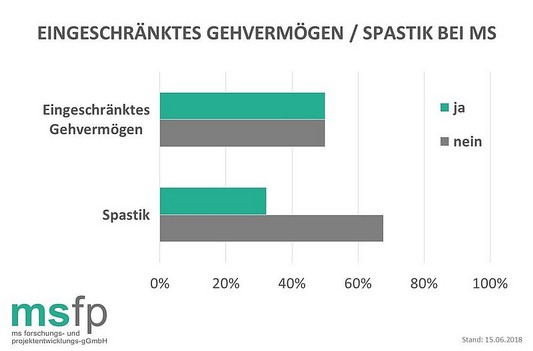
Spastik – eine starke Anspannung und Versteifung von Muskeln, die häufig in späteren Krankheitsstadien auftritt – macht sich vor allem in den Beinen bemerkbar, weshalb dieses Symptom häufig mit Gangstörungen und/oder einem eingeschränkten Gehvermögen assoziiert ist. Das eingeschränkte Gehvermögen bleibt bei jedem sechsten MS-Erkrankten (16,5 Prozent) unbehandelt, die Spastik wird etwas häufiger therapiert (85,4 Prozent behandelte versus 14,6 Prozent unbehandelte Patienten).
Innerhalb der 83,6 Prozent Patienten, deren eingeschränktes Gehvermögen behandelt wird, erhalten 57,3 Prozent eine nicht-medikamentöse Therapie, 8,8 Prozent erhalten eine medikamentöse Behandlung und weitere 33,8 Prozent eine Kombination aus nicht-medikamentöser und medikamentöser Therapie.
Die am häufigsten angewendete nicht-medikamentöse Behandlung bei einem eingeschränkten Gehvermögen ist mit 90,9 Prozent die Physiotherapie, in 38,9 Prozent der Fälle werden Hilfsmittel eingesetzt. Sofern die Spastik behandelt wird, erfolgt dies häufig nicht-medikamentös in Kombination mit einer Medikamentengabe (36,9 Prozent), gefolgt von einer nicht-medikamentösen Behandlung (36,4 Prozent) und einer rein medikamentösen Therapie (26,8 Prozent). Wird die Spastik nicht-medikamentös behandelt, wird häufig eine Physiotherapie durchgeführt (90,0 Prozent) und/oder Hilfsmittel eingesetzt (26,4 Prozent).
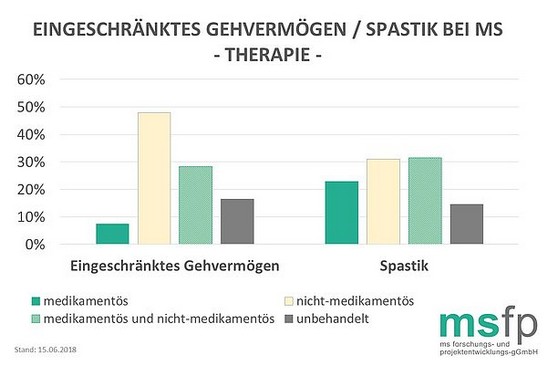
Sofern die Spastik behandelt wird, erfolgt dies häufig nicht-medikamentös in Kombination mit einer Medikamentengabe (36,9%), gefolgt von einer nicht-medikamentösen Behandlung (36,4%) und einer rein medikamentösen Therapie (26,8%). Wird die Spastik nicht-medikamentös behandelt, wird häufig eine Physiotherapie durchgeführt (90,0%) und/oder Hilfsmittel eingesetzt (26,4%).
Assessment von neurologischen Gangstörungen
Auteur: Mareike A. Schwed, Stephanie Kersten, Scholl, Christian T. Haas
aus: https://www.researchgate.net/publication/236160762_Assessment_von_neurologischen_Gangstorungen
Der vorliegende Beitrag liefert einen Überblick über das Assessment von neurologischen Bewegungsstörungen. Insbesondere einer solide auflösenden Beurteilung der Gangfähigkeit muss besondere Bedeutung beigemessen werden, da Störungen dieserFähigkeit einerseits bei neurologischen Krankheitsbildern weit verbreitet sind und andererseits weitreichende Folgen für die Lebensqualität der Patienten mit sich bringen.Im vorliegenden Beitrag werden Verfahren diskutiert, die in erster Linie im klinischen Alltag Anwendung finden und dementsprechend schnell durchführbar sind. Ferner werden neurologisch relevante Ganganalyseverfahren im wissenschaftlichen Kontext vorgestellt und Vor- und Nachteile diskutiert.


aus https://www.parkinsonnetzwerk-rheinneckar.com/was-gibts-neues-rund-um-parkinson/
Dick ist doof fürs Hirn
Wer dick ist, bekommt eher Diabetes und muss mit kognitiven Einschränkungen rechnen. Das liegt an zu viel Zucker im Blut, der Zellen und Gefäße auch im Gehirn schädigt, aber auch an ungünstig zusammengesetzten Nahrungsfetten.
Autor: Dr. Nora Schultz
Wissenschaftliche Betreuung: Prof. Dr. Stefan Knecht
aus https://www.dasgehirn.info/handeln/ernaehrung/zucker-fett-uebergewicht
Das Wichtigste in Kürze
- Übergewicht und Diabetes nehmen weltweit zu und schaden beide dem Gehirn. Dazu trägt auch zu viel Zucker im Blut bei, der mit Eiweißen verklebt und so Zellen und Gefäße schädigt.
- Welche Aspekte der Ernährung Übergewicht begünstigen und das Gehirn beeinträchtigen, ist hingegen weniger klar. Zucker und Fett gehören zu den Hauptverdächtigen.
- Fett in der Nahrung kann sehr unterschiedlich wirken – je nach Typ. Das Spektrum reicht von schädlichen Transfetten bis hin zu einfach ungesättigten Fettsäuren, die biologische Membranen geschmeidig halten, und Omega-3-Fettsäuren, die ein wichtiger Baustein von Nervenzellen sind und die kognitive Leistung verbessern können.
- Ein hoher Fettanteil in der Nahrung ist zunächst unschädlich. In Fastenperioden „ernährt“ der Körper sich fast ausschließlich von gesättigtem Fett, das er seinen eigenen Energiespeichern entnimmt.
- Da Fett besonders energiereich ist, kann fettiges Essen jedoch zu Übergewicht beitragen – nämlich dann, wenn es dazu führt, dass man insgesamt zu viel isst.
- Das ist vor allem dann wahrscheinlich, wenn die Nahrung außerdem noch viel Zucker oder andere Zusatzstoffe, die sie besonders verlockend machen, erhält. Daher gelten stark verarbeitete Fertignahrungsmittel als besonders ungesund.
- Fast Food kann sogar regelrecht süchtig machen, da es vermutlich langfristig das Belohnungssystem und die Impulskontrolle im Gehirn verändert.
Ketogene Ernährung
In Fastenzeiten oder wenn Kohlenhydrate in der Nahrung rar sind, decken das Gehirn und die die meisten anderen Gewebe den Großteil ihres Energiebedarfs mit energiereichen Fettsäureabbauprodukten, so genannten Ketokörpern. Das Gehirn braucht zwar Traubenzucker, doch diesen kann der Körper bei Bedarf selbst in ausreichender Menge herstellen. Die Umstellung auf eine fettbasierte Energiezufuhr, die sich auch durch eine stark kohlenhydratreduzierte so genannte ketogene Ernährung auslösen lässt, kann kognitive Funktionen verbessern und die Symptome von neuronalen Erkrankungen wie Epilepsie, Parkinson, Demenz lindern. Nach aktuellem Verständnis helfen Ketokörper als alternative Energiequelle Zellen, die Glucose nicht (mehr) gut verwenden können, wieder besser zu funktionieren, stimulieren die Produktion und Funktion von Mitochondrien (den Kraftwerken der Zelle) und mindern Zellschäden, weil ihre Verwertung weniger freie Radikale erzeugt als die Verbrennung von Glucose.
Dick sein wollen die wenigsten, aber dick werden immer mehr. Zwei Drittel der Männer und die Hälfte der Frauen in Deutschland schleppen zu viel Körperfett mit sich herum, ein Viertel aller Erwachsenen sogar so viel, dass sie als fettleibig gelten. Weltweit hat sich die Zahl der dicken Männer seit den 1970er Jahren verdreifacht und die der Frauen immerhin verdoppelt.
Dem Gehirn tut so viel Speck nicht gut, das steht fest. Dicke bekommen häufiger Diabetes, eine Krankheit, deren Häufigkeit sich in den letzten 20 Jahren ebenfalls weltweit verdoppelt hat und die das Gehirn schrumpfen lässt und das Risiko für Schlaganfälle und Demenzerkrankungen erhöht. Und auch wer nur dick ist und (noch) nicht an Diabetes leidet, muss mit einem verkleinerten Gehirnvolumen und kognitiven Einschränkungen rechnen.
Woran liegt’s? Die langfristigen Zusammenhänge zwischen Essen, Übergewicht und dem Gehirn sind notorisch schwer zu untersuchen. Wir nehmen täglich wechselnde komplexe Mischungen von Nährstoffen zu uns, die sich weder leicht exakt dokumentieren noch gut dauerhaft kontrollieren lassen. Ihre Effekte auf den Körper bauen sich über Jahrzehnte auf und können von vielen anderen Aspekten des Lebensstils beeinflusst werden.
Eine zentrale Rolle spielen dabei die unterschiedlichen Wirkweisen verschiedener Zucker und Fette auf den Körper sowie die Hormone, die dieser einsetzt, um seine Energiebalance aufrechtzuerhalten. Kohlenhydrate bestehen aus unterschiedlichen Einfachzuckern, darunter Traubenzucker (Glucose), aus dem sich Stärkemoleküle zusammensetzen und Fruchtzucker (Fructose), der zusammen mit Glucose weißen Haushaltszucker (Sucrose) bildet. Glucose ist ein wichtiger Brennstoff für den Körper und insbesondere für das Gehirn. Zu viel davon im Blut kann aber auch schaden, vor allem, weil Überschüsse sich an Eiweiße anlagern. Die so entstehenden Glykoproteine bilden Ablagerungen und tragen zu lokalen Entzündungsprozessen bei, die Zellen und Gefäße schädigen, sei es im Rahmen von Diabeteskomplikationen oder degenerativen Erkrankungen des Nervensystems.
Steigt der Traubenzuckerspiegel im Blut, schüttet die Bauchspeicheldrüse das Hormon Insulin aus, das es Zellen erlaubt, Traubenzucker aufzunehmen und ihn aus dem Blut zu entfernen. Zellen können Glucose entweder direkt als Energiequelle verwenden oder sie nach biochemischer Umwandlung speichern – in Muskelzellen und Leber in Form des Vielfachzuckers Glykogen, in Fettzellen als Fettsäuren. Gelangt über längere Zeit kein oder nur wenig Traubenzucker ins Blut, stimulieren andere Hormone – wie z. B. das ebenfalls in der Bauspeicheldrüse hergestellte Glucagon – gegenläufige Prozesse, um den Energiebedarf des Körpers zu decken: Glykogenvorräte werden abgebaut; Fettzellen setzen ihre Vorräte frei und die Leber stellt aus Eiweißabbauprodukten bei Bedarf selbst Traubenzucker her.
Bei diesem Herzstück des Energiestoffwechsels beginnt eine Kontroverse: Wenn ein ständiger Zuckeransturm im Blut dank erhöhter Insulinausschüttung Fetteinlagerungen begünstigt, sollte Essen mit weniger Kohlenhydraten es leichter machen, auf Körperfettreserven zuzugreifen und so den eigenen Appetit in Zaum und die Figur schlank zu halten, sagen Verfechter einer kohlenhydratreduzierten Ernährung. Darauf sei der Mensch auch eingestellt, da Kohlenhydratbomben erst durch die moderne Landwirtschaft möglich geworden seien. Die Gegenposition sieht das Problem eher beim Nahrungsüberangebot insgesamt, das unabhängig vom Kohlenhydratgehalt in modernen Industriegesellschaften zu exzessivem Fressvergnügen führe. Wer ständig mehr isst, als er verbraucht, wird eben dick, so die Prämisse.
Einig sind sich die Kontrahenten darin, dass der Insulinstoffwechsel im Gleichgewicht bleiben sollte. Klappt das nicht, droht Insulinresistenz, ein Zustand, bei dem Körperzellen unempfindlich für Insulin werden, und der das Risiko für Diabetes und andere Erkrankungen erhöht [siehe Kasten Insulinresistenz]. Auch dass zu viel Zucker ungesund ist, gilt zumindest inzwischen als akzeptiert. Die Weltgesundheitsorganisation rät seit 2015 dazu, den Konsum zugesetzten Zuckers auf unter 10 Prozent der täglichen Energiezufuhr zu reduzieren, eventuell sogar auf unter 5 Prozent. Das liegt auch daran, dass süße Sachen in der Regel nicht nur Glucose enthalten, sondern dank der Zusammensetzung der beliebtesten Zuckersorten ungefähr genauso viel Fructose.
Dieser besonders süß schmeckende Einfachzucker löst keine Insulinausschüttung aus. Über lange Jahre hinweg wurde Fructose daher gerade für Diabetiker als gesunde Alternative zu Haushaltszucker empfohlen und vielen Lebensmitteln zugesetzt. Inzwischen gilt Fructose jedoch als viel ungesünder als Glucose. Denn Fructose wird vor allem in der Leber verstoffwechselt - und dort überwiegend in Fett umgewandelt. Dieser Zucker geht also direkt auf die Hüften – und stimuliert darüber hinaus auch die Fetteinlagerung aus anderen Bestandteilen der Nahrung. Hinzu kommt, dass Fructose noch stärker als Glucose mit Eiweißen reagiert und die Insulinresistenz insbesondere in der Leber erhöhen kann.
Ob sich der regelmäßige Verzehr kohlenhydratreicher Nahrung auch unabhängig von einem hohen Zuckeranteil negativ auf den Stoffwechsel auswirkt, bleibt allerdings umstritten. Vertreter einer kohlenhydratreichen Mischkost argumentieren, dass viele Kohlenhydrate unproblematisch sind, solange unverarbeitete Nahrungsmittel wie z.B. Vollkornprodukte konsumiert werden, die den Blutzuckerspiegel nicht so schlagartig erhöhen wie z. B. Weißmehlprodukte oder süße Getränke.
Kontrovers diskutiert wird auch die Rolle von Nahrungsfetten. Die Deutsche Gesellschaft für Ernährung beispielsweise rät in ihren Leitlinien dazu, wenig Fett zu essen, da Fett aufgrund seiner hohen Energiedichte zur Aufnahme von zu vielen Kalorien und somit zu Übergewicht führe.
Unterschiedliche Fette wirken allerdings verschieden auf den Stoffwechsel und auch auf das Gehirn. Relativ gut belegt ist, dass so genannte Transfette, die z. B. bei der industriellen Fetthärtung und beim Braten, Backen oder Frittieren entstehen, dem Körper nicht gut tun. Sie beeinflussen die Blutfettverteilung und Entzündungswerte ungünstig und erhöhen das Risiko, Herz-Kreislauf-Erkrankungen zu entwickeln und daran zu sterben. Des Weiteren werden sie auf Grundlage bisheriger Studien zumindest verdächtigt, auch zu Übergewicht, Insulinresistenz und Diabetes beizutragen, kognitive Leistungen zu beeinträchtigen, und Depressionen, Aggressionen und Demenzerkrankungen zu befördern.
Ungesättigte Fette, die bei Raumtemperatur flüssig sind, genießen hingegen überwiegend einen deutlich besseren Ruf. Das gilt vor allem für einfach ungesättigte Fettsäuren, die z. B. in Oliven, Avocados aber auch in Fleisch, Nüssen und Milchprodukten enthalten sind, und mehrfach ungesättigte Omega-3-Fettsäuren, die insbesondere in fettem Seefisch vorkommen. Sie bilden einen wichtigen strukturellen Bestandteil biologischer Membranen und helfen, diese flexibel zu halten und Entzündungen zu vermeiden. Das Gehirn baut besonders gerne mit der Omega-3-Fettsäure DHA, die sich vor allem in den Zellmembranen von Nervenzellen anreichert. So überrascht es kaum, dass Omega-3-Fettsäuren als zu den wenigen Nährstoffen gehörend gelten, die einen nachweislich und konsequent positiven Effekt auf die kognitive Entwicklung und Leistung, psychische Gesundheit und die Widerstandskraft gegen Demenz haben.
Sie können ihre Wirkung jedoch nur entfalten, wenn nicht gleichzeitig zu viele Omega-6-Fettsäuren, die in vielen Ölsaaten enthalten sind, um die Enzyme buhlen, die im Omega-3-Stoffwechsel zum Einsatz kommen. Nehmen Omega-6-Fettsäuren überhand, steigen Entzündungswerte und die damit verbundenen Risiken zu erkranken – z. B. an einer Alzheimer-Demenz. Da viele beliebte Speiseöle wie z. B. Sonnenblumen- oder Rapsöl reich an Omega-6-Fettsäuren sind, fällt das Mengenverhältnis zwischen diesen und Omega-3-Fettsäuren in Industrieländern oft ungünstig aus. Eine weitgehend einhellige Ernährungsempfehlung lautet daher, durch verstärkten Verzehr von öligem Fisch und Fetten, die weniger Omega-6 enthalten, ein günstigeres Omega-Verhältnis anzupeilen.
Wie gesättigte Fette – die typischerweise bei Raumtemperatur fest sind – sich gesundheitlich auswirken, ist weniger klar. Während sich jahrzehntelange Annahmen, dass sie den Stoffwechsel grundsätzlich negativ beeinflussen, bislang kaum erhärten ließen, hält sich der Verdacht, dass sie kognitive Funktionen beeinträchtigen und Demenz befördern, hartnäckiger. Die Studienlage bleibt jedoch vorerst uneindeutig. Dass gesättigte Fette grundsätzlich schlecht für den Gehirnstoffwechsel sein sollten, ist jedenfalls schon allein deshalb unwahrscheinlich, weil der Körper selbst einen Großteil seiner Energievorräte in Form gesättigter Fettsäuren speichert. Kommt es vorübergehend zu Nahrungsmangel, werden diese freigesetzt und verwertet. Auf das Gehirn wirken sich solche Phasen keineswegs negativ aus. (Siehe Kasten Ketogene Ernährung)
Dass sich einfache Aussagen über die Vor- und Nachteile von Fett, Zucker und ihren einzelnen Varianten nur so schwer treffen lassen, liegt im Übrigen auch daran, dass Nährstoffe ständig miteinander und mit den jeweiligen Gegebenheiten des Körpers interagieren und sich dementsprechend unterschiedlich auswirken können. Neben Insulin beeinflussen zum Beispiel eine Reihe weiterer Hormone den Energiestoffwechsel, darunter Leptin, Ghrelin und Cortisol. Sie werden situationsabhängig von verschiedenen Geweben produziert und können den Appetit zügeln oder anregen. Körperfett gehört dabei zu den hormonell aktivsten und vielfältigsten Geweben – Unterhautfett produziert z. B. Sättigungshormone, Hüftspeck eine Substanz, die Insulinsensitivität fördert, und Bauchfett scheidet entzündungsfördernde Stoffe aus.
Es gibt sogar eine Fettsorte, das so genannte braune Fett, das besonders viele Mitochondrien enthält und sich darauf spezialisiert, Fett in Hitze umzuwandeln. Dachte man früher noch, dass nur Säuglinge, die stark vom Auskühlen bedroht sind, braunes Fett haben, wurde es inzwischen auch im Körper von Erwachsenen entdeckt. Da braunes Fett beim Abnehmen helfen und sich insgesamt günstig auf den Stoffwechsel auswirken kann, suchen Forscher intensiv nach Wegen, es zu stimulieren. Das klappt zum Beispiel mit milden Kältereizen.
Wer seinem Stoffwechsel definitiv Gutes tun will, muss sich dennoch nicht allein auf bibbernde Spaziergänge ohne Jacke beschränken. Denn so komplex die Zusammenhänge zwischen Makronährstoffen und Menschenkörpern auch sein mögen, gibt es doch Nahrungsmittel, die über jeglichen Zweifel erhaben dick machen und den Energiestoffwechsel durcheinanderbringen können. Das gilt insbesondere für Leckereien, die gleich mehrere verdächtige Nahrungsgruppen in sich vereinen. Vor allem industriell verarbeitete Knabbereien, Süßigkeiten, Gebäcke und Fertiggerichte enthalten meist viel Fett und viele Kohlenhydrate. Sie sind zudem nicht nur überall verfügbar, sondern werden von der Nahrungsmittelindustrie gezielt so entwickelt, dass sie möglichst verlockend auf das Belohnungssystem des Gehirns wirken. Auch z. B. der Salzgehalt, Duft-, Geschmacks- und andere Zusatzstoffe sowie mechanische Eigenschaften wie etwa die Knusprigkeit können dazu beitragen, dass das Gehirn auf solche Nahrungsangebote mit hilflosem Verlangen reagiert.
Manche Forscher ziehen sogar Parallelen zur Drogensucht. Sie argumentieren, dass das ständige Angebot von Junk-Food und die Dopaminausschüttung, die seinen Konsum stimuliert, langfristig die Plastizität im Gehirn dahingehend beeinflussen, dass Betroffene solchen Lebensmitteln schlichtweg nicht mehr widerstehen können. Tatsächlich zeigen viele übergewichtige Kinder und Jugendliche eingeschränkte exekutive Funktionen – jene kognitiven Fähigkeiten, die uns dazu in die Lage versetzen, unsere Aufmerksamkeit und Handlungen gezielt zu steuern und Impulsen zu trotzen.
Inwieweit dies Ursache oder Ergebnis von bestimmtem Ernährungsverhalten ist – oder beides gilt – bleibt vorerst noch offen. Doch es lohnt sich, Wege zu finden, sich dem ständigen Ansturm des Schrottessens zu entziehen: Eine britische Untersuchung an 14.500 Familien zeigte kürzlich, dass Kleinkinder, die Muttermilch und frisches, selbst gekochtes Essen bekamen, auch nach Kontrolle aller anderen Faktoren später leicht intelligenter waren als ihre Altersgenossen, die mit stark verarbeiteter, fett- und zuckerreicher Industriekost ins Leben gestartet waren.
Arimoclomol-Studie in Deutschland gestartet
Koordinatorin: Birgit Koch
aus https://www.als-charite.de/arimoclomol-studie-in-deutschland-gestartet/
Im November 2018 wurde eine Phase 3-Studie mit Arimoclomol bei der ALS in Deutschland gestartet. Die Ergebnisse dieser Studie sind Anfang 2021 zu erwarten.
Arimoclomol ist ein neues Medikament, das in einer klinischen Studie in Europa und den USA auf Verträglichkeit und Wirksamkeit bei der ALS untersucht wird. In einer vorangegangenen Studie mit Arimoclomol bei Patienten mit einer genetischen Form der ALS (SOD1-Mutationen) ergaben sich Hinweise auf eine Krankheitsverlangsamung durch das Medikament. Die Krankheitsprogression, die anhand der ALS-Funktionsskala (ALS-FRS) ermittelt wird, konnte in der Arimoclomol-Gruppe im Vergleich zur Placebo-Behandlung reduziert werden. Ein Stillstand der Erkrankung durch Arimoclomol konnte in keinem Fall erreicht werden. Arimoclomol gehört zur Gruppe der krankheitsmodifizierenden Medikamente, die auf eine Verlangsamung der Krankheitsprogression abzielen. In bisherigen klinischen Studien mit Arimoclomol, die in den USA durchgeführt wurden, zeigte sich eine gute Verträglichkeit der Substanz.
Arimoclomol gehört zur chemischen Gruppe der Chaperon-Aktivatoren. Molekulare Chaperone sind natürlich vorkommende Moleküle des menschlichen Körpers, die für den Abbau von Protein- und Zellresten verantwortlich sind. Bei der ALS kommt es zu einer unerwünschten Anreicherung von spezifischen Eiweißen (Proteinaggregation von TDP-43, SOD-1 und FUS), die im Verdacht stehen, die Neurodegeneration bei der ALS zu verursachen oder zumindest zu begünstigen. Die Therapiestrategie bei Arimoclomol besteht darin, dass die Proteinaggregation bei der ALS oder damit im Zusammenhang stehende Krankheitsprozesse verlangsamt werden. Das Medikament wurde vor mehr als 15 Jahren in den USA entwickelt und zunächst in Tiermodellen der ALS getestet. Es folgten erste klinischen Studien beim Menschen (Phase 2) und die Übernahme der Entwicklungsarbeiten durch das dänische Arzneimittelunternehmen Orphazyme mit Sitz in Kopenhagen.
Die Arimoclomol-Studie wird in den USA und verschiedenen europäischen Ländern realisiert. In Deutschland sind die ALS-Ambulanzen der Charité in Berlin sowie der Medizinischen Hochschule Hannover und des Universitätsklinikums Ulm beteiligt. Patienten mit der gesicherten Diagnose einer ALS werden eingeladen, an der klinischen Studie mit Arimoclomol teilzunehmen.
Für die Arimoclomol-Studie wurden die folgenden Einschlusskriterien definiert (Auswahl):
Maximale Krankheitsdauer von 18 Monaten (Zeitraum vom Beginn von Lähmungen oder einer Sprechstörung bis zum Einschluss in die Studie).
≥ 34 Punkte auf der ALS Funktionsskale (ALS-FRSr)
≥ 80 Prozent der Vitalkapazität (SVC, Slow Vital Capacity)